Reportes Breves
Acceso a medicamentos en Ecuador
Federico Tobar
Consultor Internacional en Medicamentos (www.federicotobar.com.ar)
Ecuador presenta una situación difícil en términos de acceso de la población a los medicamentos esenciales. Sin embargo, medidas recientes del gobierno y de la Asamblea Constituyente pueden revertir esa situación.
En este artículo se presenta una síntesis de la situación actual de la gestión de suministros en el Ecuador, así como los principales componentes de una propuesta alternativa.
1. Diagnóstico de la situación actual
Ecuador es un país con severos problemas de acceso a los medicamentos y de uso irracional de los mismos. El gasto per cápita de los ecuatorianos en medicamentos asciende a U$S40 y se concentra en medicamentos poco vinculados a sus necesidades epidemiológicas [1]. Se trata del gasto de los hogares más regresivo ya que los pobres destinan a la adquisición de medicamentos una proporción mucho mayor de sus ingresos que los ricos. Y además lo hacen con peores resultados puesto que se ha estimado que un 46% de las personas del primer quintil de ingresos se autoprescriben sin orientación médica [2]. En síntesis, no hay ningún otro bien social en el cual una provisión adecuada por parte del Estado pueda lograr un impacto redistributivo semejante.
El gobierno nacional está asumiendo un compromiso inédito en la región con el acceso a medicamentos. El 15 de julio de 2008 la Asamblea Constituyente de Ecuador aprobó el texto correspondiente al Título IV, capítulo IV “de una vida digna para todos”, en cuyo Artículo 27 párrafo 7 se plantea que el Estado es responsable por: “Garantizar la disponibilidad y el acceso a medicamentos de calidad, seguros y eficaces, regular su comercializaci6n y promover la producción nacional y la utilización de medicamentos genéricos, que respondan a las necesidades epidemiológicas de la población. En el acceso a los medicamentos, los intereses de la salud publica prevalecerán por sobre los económicos y comerciales”.
A su vez, en 2008 el gobierno nacional de Ecuador ha destinado una partida presupuestaria de US$80 millones para la adquisición de medicamentos para abastecer a los servicios públicos de salud. Estos recursos pueden resultar suficientes para dar respuesta adecuada al problema del acceso de la población a medicamentos esenciales y al mismo tiempo para estimular la producción nacional de bienes industriales de alto valor agregado. Pero ello requiere que un conjunto de medidas sean consideradas, evaluadas y oportunamente implementadas.
El Ministerio de Salud Pública (MSP) puede brindar respuesta al problema del acceso a medicamentos. El presupuesto actual resulta suficiente para garantizar disponibilidad gratuita a un elenco de medicamentos esenciales a toda la población. Lo cual a su vez registraría un fuerte impacto epidemiológico. Sin embargo, la asignación es similar a la del año pasado sin que se hayan registrado mejoras ni en la disponibilidad de los productos ni en su uso racional. El modelo vigente de suministros médicos presenta graves ineficiencias y, en función de la experiencia internacional, se puede afirmar que un 70% de esos recursos se desperdician debido a diferentes factores (calidades y precios inadecuados, problemas de almacenamiento, por robos, vencimientos, prescripción inadecuada y uso irracional por parte de los pacientes) [3].
Existen en la actualidad, dos modelos diferentes de provisión en el MSP: a) Programas verticales y b) provisión descentralizada desde las áreas de salud y Unidades Operativas del MSP.
a) Modelo de suministros de los programas verticales
Los programas verticales tienen su propio esquema de selección, compra, programación, distribución y control. Existen problemas de coordinación con la Política Nacional de Medicamentos. Por ejemplo, en el programa de maternidad gratuita se adquieren y distribuyen medicamentos no incluidos dentro del Cuadro Nacional de Medicamentos que elabora y revisa el CONASA. Estos programas, tampoco disponen de un sistema adecuado de información que permita el control de cuanto se utiliza ni cómo se utilizan los medicamentos.
b) Modelo de suministros descentralizado
Las áreas de salud y las unidades organizativas que las integran realizan compras descentralizadas. Esta estrategia resultó una solución acorde con los modelos de reforma que promovidos desde la década del noventa y daba respuesta a la incapacidad central de prever las necesidades de los servicios y de llegar a ellos en tiempo y forma con los suministros. Sin embargo, las compras descentralizadas acabaron aumentando las inequidades y dilapidando economías de escala. Funcionaron como un “sálvese quién pueda”, ya que las cantidades, calidades y precios adquiridos resultaron muy disímiles entre cada área.
Para resolver este problema, la modalidad implementada en Ecuador fue una negociación centralizada con compra descentralizada que se denominó “acuerdo de precios”. Esta modalidad comenzó hace 5 años, se hicieron dos rondas de negociación y recogiendo, en cada una aprendizajes de las anteriores. Se convocó a un listado de proveedores a presentar ofertas y se les exigía cuatro requisitos: 1) registro sanitario, 2) productos genéricos, 3) Buenas Prácticas de Manufactura y 4) precio oficial establecido. Como resultado de la evaluación se habilitaron proveedores para diferentes medicamentos que deberían proveerlos al mismo precio a todas las áreas y/o unidades operativas.
Se pueden enumerar un conjunto de limitaciones de esta modalidad:
1. Los 4 requisitos no fueron excluyentes de modo que terminó primando el precio sobre los otros requisitos y eso llevó a cuestionamientos sobre la calidad de los medicamentos provistos.
2. Desconocimiento de cantidades necesarias. Es difícil negociar sin presentar cantidades y las diferentes rondas sucesivas no permiten avanzar en ese sentido. El MSP continua sin saber cuanto de cada medicamento se utiliza en sus propios servicios.
3. Incumplimiento por las áreas y hospitales que no siempre respetaron los acuerdos de modo que compraron a otros proveedores y con otros precios.
4. Problema de la calificación. La calificación de los proveedores la hacen el MSP para los productos de marca y el CONASA para los genéricos. A veces un proveedor calificado por uno no lo era por otro. Por otro lado, a veces el laboratorio no califica pero una distribuidora sí. De modo que existen mecanismos para eludir la calificación.
2. Propuesta
Sobre la base de la experiencia internacional se ha elaborado una propuesta que puede mejorar el acceso de los ecuatorianos a medicamentos esenciales y de calidad y, al mismo tiempo, fortalecer su uso racional. Para ello se propone una estrategia cuyos principales componentes son:
– Concentrar los esfuerzos en garantizar la provisión gratuita para dar respuesta adecuada a las principales patologías prevalentes en Atención Primaria de la Salud
. Esto se puede lograr seleccionando una lista de alrededor de 55 medicamentos que permitirán prevenir y curar al 80% de los motivos de consulta ambulatoria en el primer nivel de atención. Para ello hace falta seleccionar primero las patologías prevalentes. Luego establecer protocolos de atención y, a partir de ellos seleccionar los medicamentos adecuados.
– Crear una central única de compras
. Las experiencias internacionales demuestran que cuando hay voluntad política y compromiso con la transparencia, agregar la demanda permite economías significativas en la adquisición de bienes. Esta central debería apuntar a operar una sola licitación pública para cubrir las necesidades de todas las unidades operativas por un año. Comparando los precios del último acuerdo de precios con los obtenidos en Argentina a través de una Licitación internacional para cubrir a 15 millones de habitantes se estimó que sería posible obtener un ahorro del orden del 56% sobre los precios obtenidos en el acuerdo de precios, y para algunos medicamentos podría llegar hasta el 94% de ahorro (Gráfico 1).
Gráfico 1. Estimación del ahorro potencial reemplazando el acuerdo de precios por una Licitación internacional
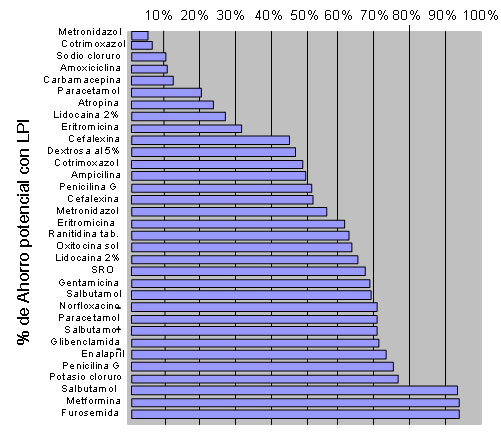
Fuente: Elaboración propia en base a MSP (2007) y Programa Remediar de Argentina (www.remediar.gov.ar).
– Comprar envases no comerciales. Esto minimiza el riesgo de robos y elimina la cautividad de un proveedor.
– Comprar presentaciones adecuadas a los tratamientos
. Al disponer de protocolos de atención se puede establecer los tamaños adecuados de los envases y dosis para cada tratamiento. Esto permite no comprar en exceso ni defecto y reduce el uso irracional por parte de los pacientes.
– Programar la distribución por kits de medicamentos
. Un kit es un lote con diferentes cantidades de esos 55 medicamentos, además debe contener algunos insumos médicos indispensables, un talonario de recetas padronizadas y una planilla de control de inventarios.
– Distribuir los Kits directamente a los servicios
(unidades operativas). Los kits llegan cada mes directo a los servicios y para su reposición estos deben entregar las recetas y planilla de control de inventarios. Este modelo permite conocer en todo momento el inventario en cada servicio y ayuda a que los kits se puedan ajustar a los ritmos de consumo particulares.
– Delegar la distribución
. Si el armado de los kits y la distribución la hace una empresa privada se logran controles que benefician la equidad en el acceso. En el contrato con la empresa distribuidora se le exigiría que los kits sean entregados en todos los servicios del país en un intervalo de tiempo no mayor a una semana. La empresa solo cobra por kit entregado y se le penaliza por cualquier pérdida o rotura.
– Vincular la dispensación a una receta estandarizada
. Las recetas son formularios estandarizados en los cuales los médicos deben llenar determinados campos. Esto fuerza la utilización del medicamento por su nombre genérico y, como la receta vuelve a la unidad central todos los meses, permite el monitoreo epidemiológico. Así se instaura un sólido sistema de control que permite medir medicamentos entregados, prescriptos, dispensados, controlar vencimientos, pero también medir el cumplimiento de metas epidemiológicas como, por ejemplo, las consultas de control del embarazo y del crecimiento del recién nacido.
3. Conclusión
Ecuador puede implementar un modelo de suministros que aporte al Modelo de Atención impulsado desde Salud Pública y promueva una racionalización progresiva del Sistema de Salud. Esto es posible con cobertura universal y garantizando la gratuidad de los medicamentos básicos.
En función de la experiencia internacional, se puede estimar que contando con voluntad y los recursos necesarios toda la ruta crítica para implementar el modelo y hasta que los medicamentos lleguen a los servicios involucra alrededor de nueve meses de trabajo para un equipo dedicado exclusivamente a ello. Por otro lado, aunque para costear de forma adecuada el modelo hace falta disponer primero de precisiones sobre los productos a ser adquiridos, se puede afirmar también en base a la experiencia internacional que el costo operativo del modelo propuesto no superaría en mucho los U$S2 por habitante cubierto al año.
Referencias
1. Consorcio Care-Blomberg School of Public Health de la Universidad Johns Hopkins. Evaluación de la situación actual de la utilización y disponibilidad de medicamentos, con recomendaciones para conseguir una repartición más efectiva. Quito, marzo del 2005. Página 30.
2. Araujo X et al. Medicamentos recomendados en farmacias privadas de Quito y su periferia a niños con enfermedad diarreica aguda y a adultos con hipertensión arterial. Boletín Fármacos 2001;4(3).
3. Managing Sciences for Health. Managing drug supply: The Selection, Procurement, Distribution, and Use of Pharmaceuticals. MSH, Boston, 1997. Página 10.